Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Профилактика заражения контагиозным моллюском
Если ребенок заболел контагиозным моллюском, он может представлять опасность для других детей. Его изолируют из детского коллектива до полного исчезновения элементов на коже. Контактирующим с заболевшим малышом детям и взрослым необходимо строго соблюдать правила личной гигиены. Ребенку выделяется отдельный комплект полотенец, его одежда должна тщательно стираться. На время лечения нужно отказаться от походов в бани и общественные бассейны, не заниматься коллективными, особенно контактными, видами спорта.
Важно периодически проводить осмотр кожных покровов ребенка на предмет подозрительных высыпаний, и при их обнаружении обращаться к врачу.
Опелости на коже (пелёночный дерматит)
Ветряная оспа
Опоясывающий лишай
Солнечные ожоги
Хейлит
Народные средства
Наиболее эффективные средства для лечения рассматриваемого заболевания из категории «народная медицина»:
Приготовить концентрированный раствор марганцовки – он должен быть темного фиолетового цвета. В нем смачивают ватную палочку и прикладывают (прижигают) к папуле. Учтите, что после использования марганцовки могут образоваться ожоги на кожных покровах – будьте предельно осторожны, обрабатывайте конкретно папулу, воздействуя на нее точечно.
Траву череды измельчают и делают отвар – на 100 гр сырья 300 мл воды, варить 3 минуты. Затем отвар должен настояться в течение 60-90 минут. Только после этого можно процедить его через ситечко или несколько слоев марли. Используют отвар череды в качестве примочек и для обтирания папул. Каких-либо ограничений по количеству процедур в сутки нет.
Измельчить несколько зубчиков чеснока (в блендере или на мелкой терке), добавить к ним 30-50 гр сливочного масла (мягкого) и тщательно все перемешать до получения кашицеобразной смеси. Наносить средство необходимо на пораженные участки кожи 2 раза в день
Учтите, что чеснок может вызвать жжение и даже раздражение на здоровых участках кожи, поэтому старайтесь пользоваться данным средством крайне осторожно.
Можно использовать и некоторые растения, которые помогут в сжатые сроки избавиться от папул. Например, отлично справляется с этой задачей сок из листьев черемухи (его отжимают и хранят в прохладном темном месте) – в нем смачивают ватный диск и обрабатывают кожу после удаления узелков. Причем, использовать это средство можно длительный период, вплоть до полного заживления всех ранок.
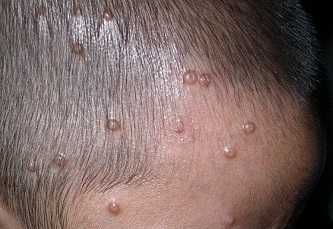
Симптомы Контагиозного моллюска:
Инкубационный период контагиозного моллюска длится от 14-15 дней до нескольких месяцев. Клиника заболевания весьма характерна. Локализация контагиозного моллюска: наружные половые органы, бедра, ягодицы или нижняя часть живота. На неизмененной коже появляются приподнятые узелки. Они имеют полушаровидную форму. По цвету совпадают с нормальной окраской кожи или слегка розовее ее, единичные или множественные. В середине полусферы имеется вдавление, чем — то напоминающее человеческий пупок. Величина этих безболезненных поражений, появляющихся обычно спустя 3-6 недель после заражения, варьирует от 1 мм до 1 см в диаметре; они имеют розовато-оранжевую окраску с перламутровой верхушкой. При надавливании на узелок из него, как из угря, выделяется творожистая пробка. Чаще всего контагиозный моллюск не доставляет серьезных неприятностей и исчезает сам по себе примерно в течение 6 мес; поэтому лечение требуется не во всех случаях.
Субъективные ощущения отсутствуют, но иногда в области узелков появляется чувство зуда. Возможно присоединение вторичной бактериальной инфекции с воспалительной реакцией. Признаки заболевания наблюдаются от 2 недель до 4 лет.
Последствия контагиозного моллюска Контагиозный моллюск — это болезнь, не вызывающая серьезных последствий, однако при появлении признаков контагиозного моллюска к врачу обращаться необходимо. Во-первых, потому что контагиозный моллюск на взгляд неспециалиста легко спутать с другими похожими по симптоматике заболеваниями, некоторые из которых очень серьезны (например, сифилис). Следовательно, при признаках контагиозного моллюска врач-дерматовенеролог должен провести дифференциальную диагностику. А во-вторых, проявление симптомов контагиозного моллюска говорит о том, что иммунная система человека ослаблена. А это, в свою очередь, может быть вызвано присутствием в организме других инфекций. Поэтому при появлении симптомов контагиозного моллюска больного необходимо обследовать на все инфекции, передающиеся половым путем, в том числе и на ВИЧ.
Профилактика милиумов
Хотя милиумы могут появиться у кого угодно, даже у грудных младенцев, соблюдение некоторых рекомендаций позволит уменьшить вероятность их появления.
- Подберите подходящий для вашего типа кожи уход. Лучше всего обратиться для этого к косметологу.
- Не забывайте посещать косметолога для чистки лица.
- Не пренебрегайте регулярными пилингами, которые помогают размягчить роговой слой и удалить омертвевшие клетки.
- Защищайте лицо от солнца – использование крема с SPF обязательно в любое время года. Относительно того, можно ли загорать, когда милиумы уже появились, у врачей нет единого мнения, но защищать кожу в любом случае нужно.
- Питайтесь сбалансировано, при необходимости соблюдать диету принимайте дополнительно витаминные комплексы.
Дифференциальная диагностика инфекционной гистопатологии моллюсков
При Verruca vulgaris, тип myrmecia крупные эозинофильные кератогиалиновые гранулы вируса папилломы человека (ВПЧ) могут быть ошибочно приняты за моллюски. Эти включения обычно зернистые, а бородавки типа мирмекий обычно встречаются на акральных участках, не содержащих волос (подошвах) (чрезвычайно редкое место для моллюска contagiosum).
Атипичный лимфоидный инфильтрат – поврежденные инфицированные фолликулы моллюска могут вызвать заметно атипичную лимфоидную реакцию. В редких случаях они могут быть ошибочно приняты за лимфоматоидный папулез.
Варианты лечения контагиозного моллюска
Поскольку molluscum contagiosum самоограничивается у здоровых людей, лечение при легких формах инфекции может быть ненужным. Тем не менее, во многих случаях терапия необходима, поскольку поражения заметны и создают неэстетичный внешний вид. Также отмечается лежащее в основе атопическое заболевание и желание предотвратить передачу.
Лечение моллюсков обычно рекомендуется, если поражения находятся в области гениталий (на или около полового члена, вульвы, влагалища или ануса). Если повреждения обнаружены в этой области, необходимо проконсультироваться со специалистом, поскольку есть вероятность, что может быть другое заболевание, распространяющееся при половом контакте.
Имейте в виду, что некоторые процедуры для лечения/удаления моллюсков, доступные через интернет, могут быть неэффективными и даже вредными.
Диагностика и лечение
Для постановки диагноза достаточно осмотра с дерматоскопом (увеличительным прибором) у дерматолога. Если есть сомнения, для уточнения диагноза с пораженного участка кожи берется соскоб для дальнейшего изучения под микроскопом.
Внешние проявления контагиозного моллюска обычно проходят самостоятельно в течение 6–12 месяцев без всякого лечения. Реже, но возможны случаи, когда новые элементы сыпи появляются в течение нескольких лет.
Ускорить процесс можно, удаляя элементы на коже ручным или аппаратными способами. Сделать это стоит и затем, чтобы снизить риски заражения для окружающих — элементы очень заразны.
Вылечить контагиозный моллюск можно несколькими методами:
- удаление хирургическим пинцетом, лазером, радиоволновым методом;
- криотерапия;
- специальные растворы, которые приводят к воспалению элемента и образованию на нем подсыхающей корочки. После нескольких дней применения средства такие бугорки проще удалить. Ранку нужно дезинфицировать, чтобы сыпь не появилась на соседних участках кожи.
Человек считается незаразным по мере исчезновения всех высыпаний на коже. В тот период, когда сыпь есть, нельзя посещать детские коллективы, спортивные секции, бассейн, нужно быть внимательными и членам семьи — сократить тесные контакты с пациентом и стараться не пользоваться общей посудой и полотенцами.
Как избавиться от контагиозного моллюска
Существует несколько радикальных методов, как эффективно избавиться от контагиозного моллюска. Они подразумевают механическое удаление очагов инфекции. Раньше активно использовалось удаление контагиозного моллюска пинцетом или скальпелем, но со временем появились более щадящие методики, которые и оттеснили эти устаревшие методики.
Удаление новообразований позволяет навсегда забыть о наличии инфекции. Но процедуру должен осуществлять компетентный, квалифицированный и внимательный специалист. Если пропустить даже один элемент, то возможно новое распространение вирусной инвазии.
Криодеструкция
Криодеструкция элементов кожного моллюска заключается в применении жидкого азота. Процедура проводится для образований любых локализаций, а сама манипуляция безболезненна за счёт охлаждающего эффекта азотистого раствора. После проведения процедуры возможно лёгкое жжение и покраснение обработанного участка. Три часа после обработки азотом нельзя мочить эту область. Патологический элемент усыхает в течение нескольких дней и отпадает, не оставляя за собой рубцовых изменений. На его месте образуется небольшая раневая поверхность, которая заживает за пару суток.
Хирургическое иссечение
На данный момент считается довольно устаревшей методикой. Используется она в труднодоступных местах и при больших очагах поражения. Хирургическое иссечение контагиозного моллюска, его цена и косметический эффект несколько уступают остальным способам. Всегда существует возможность неполного иссечения новообразования или контаминации близко расположенных тканей. Поэтому контагиозный моллюск после его удаления может появиться вновь. Более того, иссечение больших участков приводит к появлению рубцов и косметологических дефектов.
Электрокоагуляция
Электрокоагуляция скоплений контагиозного моллюска проводится специальным аппаратом – электрокоагулятором. Это бесконтактная манипуляция, позволяющая за короткое время удалить множественные поражения кожи. При низком болевом пороге прижигание током можно проводить после орошения кожи местными анестетиками. На новообразование воздействуют постоянным током в течение нескольких секунд, и элемент усыхает. От него остается корочка, которая самостоятельно отпадает через 3-4 дня. Электрокоагуляция обладает хорошим косметическим и терапевтическим эффектом.
Лечение Контагиозного моллюска:
Если в ходе обследования установлено, что кожа пациента действительно поражена данным видом сыпи, а не содержит доброкачественные или злокачественные новообразования, лечение контагиозного моллюска не обязательно. Около 6 месяцев понадобится изначально здоровому организму, чтобы побороть симптомы вируса, и чаще всего дерматовенерологи делают ставку на самостоятельное выздоровление без применения препаратов.
Для ускорения процесса, в зависимости от стадии заболевания, выраженности симптомов, а также состояния иммунитета пациента, медики останавливаются на одном из нескольких методов лечения контагиозного моллюска.
Выделяют четыре основных метода лечения контагиозного моллюска. Конкретный метод может выбрать лишь врач в конкретном случае:
1. Механическое выдавливание узелков (выскабливания острой ложкой) с последующей обработкой пораженной поверхности 5% спиртовым раствором йода;
2. Диатермокоагуляция или прижигание;
3. Обработка противовирусными мазями и иммуномодуляторами.
4. При наличии очень большого количества узелков (генерализованные формы контагиозного моллюска) следует назначать антибиотики тетрациклинового ряда (тетрациклин, олететрин, метациклин, доксициклин, хлортетрациклин).
Моллюск лечить в домашних условиях не стоит по ряду причин:
Во-первых, его можно спутать с доброкачественной или злокачественной опухолью кожи и самолечение может резко усугубить недуг.
Во-вторых, так как некоторые формы моллюска протекают совместно со СПИДом, требуется специальное обследование и лечение.
Удаление производят местным применением жидкого азота или сухого льда.
Сложность борьбы с инфекцией состоит в том, что этот вирус содержит ДНК. Таким образом, современная медицина не дает возможности избавиться от него совершенно. Это заболевание является хроническим. Тем не менее, избежать рецидивов вполне реально. Разумеется, это требует постоянной терапии и регулярного наблюдения у врача. Основные методы борьбы с симптомами болезни относятся к общему укреплению иммунной системы организма. Именно при ослаблении иммунитета возникают рецидивы.
В течение всего периода терапии осуществляется врачебный контроль со стороны специалиста-дерматовенеролога. Только после исчезновения симптомов контагиозного моллюска, человек может вернуться к половой жизни. Так как существует и бытовой путь передачи инфекции, следует избегать использования белья, постели и ванной больного. По той же причине при выявлении вируса у одного члена семьи рекомендовано обследовании остальных и в первую очередь человека, с которым пациент находится в интимных отношениях.
Прогноз благоприятный.
Способ лечения иммунокомпрометированных лиц
У иммунокомпетентных пациентов эффективны большинство методов лечения. Однако пациенты с ВИЧ/СПИДом или другими иммуносупрессивными состояниями часто не реагируют на традиционные методы лечения. Кроме того, эти методики в значительной степени неэффективны для достижения долгосрочного контроля у пациентов с ВИЧ. Физическое удаление повреждений у таких пациентов не рекомендуется, поскольку это повышает риск инфицирования.
Низкие показатели CD4-клеток связаны с широким распространением лицевых моллюсков и поэтому стали маркером тяжелого заболевания ВИЧ. У иммунокомпрометированных лиц эффективна терапия, направленная на усиление иммунной системы. Уменьшение и заживление высыпаний наблюдается в некоторых случаях при начале антиретровирусной терапии.
В крайних случаях для лечения лицевых повреждений у этих пациентов применялся интерферон. Однако тяжелые и неприятные побочные эффекты интерферона – гриппоподобные симптомы, болезненность участка, депрессия, делают его менее чем желательным лечением. Кроме того, интерферонотерапия оказалась наиболее эффективной у практически здоровых людей.
Пациентам с иммунодефицитом также приносит мало пользы лучевая терапия.
Что такое контагиозный моллюск
Несмотря на свое название, которое дословно переводится с латинского языка как “заразный моллюск”, заболевание, именуемое контагиозный моллюск, вызывается не семейством моллюсков, а царством вирусов. Возбудителем является вирус контагиозного моллюска. Относится этот патоген к семейству оспенных вирусов и занимает в классификации отдельный самостоятельный род. Патоген имеет четыре различных штамма, наиболее распространенными среди населения являются первый и второй типы вируса.
Как и все вирусы, он размножается только внутри клетки и приводит к ее гибели. Внутри клетки, путем дублирования вирусной ДНК, образуются миллионы копий возбудителя, которые выходят наружу и поражают соседние клеточные структуры. Контагиозный моллюск распространяется только на кожные и эпителиальные покровы, причем кожные поражения составляют 85% всех случаев. Вирус не может поражать органы и другие ткани, но быстро распространяется по покровам тела.
Международная классификация болезней включила недуг в обширную группу инфекционных инвазий. В МКБ 10 представлен контагиозный моллюск рубрикой В08.1, входящей в группу вирусных поражений кожно-эпителиальных покровов. Фармакотерапией болезни занимается дерматология и косметология.
Особенностью этой вирусной инфекции является то, что организм способен со временем самостоятельно избавиться от возбудителя. Случаи спонтанного выздоровления встречаются примерно в половине случаев. В остальных ситуациях заболевание принимает упорный рецидивирующий характер и требует оказания медицинской помощи. Лечение болезни постоянно совершенствуется, а современные клинические рекомендации предлагают множество методик для сопроводительной терапии.
Удаление контагиозного моллюска
Если человек хочет удалить узелки, то это производится. Причем причиной такого желания, как правило, являются эстетические соображения. Для удаления узелков контагиозного моллюска официально Министерствами здравоохранения стран СНГ одобрены следующие хирургические методы:
- Криодеструкция (разрушение узелков жидким азотом);
- Кюретаж (выскабливание узелков кюреткой или ложкой Фолькмана);
- Лазерная деструкция (разрушение узелков СО2 — лазером);
- Электрокоагуляция (разрушение узелков электрическим током – «прижигание»);
- Вылущивание (удаление сердцевины узелков тонким пинцетом).
На практике, помимо указанных, официально одобренных методов для удаления узелков контагиозного моллюска, используются и другие способы. Данные способы заключаются в воздействии на узелки контагиозного моллюска различными химическими веществами в составе мазей и растворов, которые способны разрушать структуру образований. Так, в настоящее время для удаления узелков применяют мази и растворы, содержащие третиноин, кантаридин, трихлоруксусную кислоту, салициловую кислоту, имиквимод, подофиллотоксин, хлорофиллипт, фторурацил, оксолин, перекись бензоила, а также интерфероны альфа-2а и альфа 2в.
Такие химические способы удаления моллюска нельзя назвать народными методами, поскольку они предполагают применение лекарственных препаратов, вследствие чего их принято считать неофициальными, проверенными практикой, но не одобренными Министерствами здравоохранения способами. Так как эти способы по отзывам врачей и пациентов достаточно эффективны и менее травматичны по сравнению с хирургическими методами удаления узелков контагиозного моллюска, мы их также рассмотрим в подразделе ниже.
Online-консультации врачей
| Консультация дерматолога |
| Консультация онколога |
| Консультация уролога |
| Консультация массажиста |
| Консультация диетолога-нутрициониста |
| Консультация иммунолога |
| Консультация сосудистого хирурга |
| Консультация гинеколога |
| Консультация общих вопросов |
| Консультация анестезиолога |
| Консультация гомеопата |
| Консультация детского невролога |
| Консультация генетика |
| Консультация стоматолога |
| Консультация аллерголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Диагностика
При классической форме диагноз контагиозного моллюска поставить несложно. Учитывается: детский возраст, наличие в коллективе больных моллюском детей, множественные шаровидные образования на коже с пупкообразным вдавлением.
Сложности в диагностике возникают редко, при атипичных формах. Но даже при атипичных видах при дерматоскопии отчетливо видны пупкообразные вдавления в центре папул моллюска.
Дифференциальная диагностика контагиозного моллюска ведется с заболеваниями:
- пиодермия (гнойники на коже),
- ветрянка (ветряная оспа),
- нитевидные папилломы (читать подробную статью про нитевидные папилломы),
- вульгарные бородавки (читать про вульгарные бородавки),
- остроконечные кондиломы на гениталиях (читать про остроконечные кондиломы),
- милиумы.
В сложных случаях доктор прибегает к сдавлению папулы пинцетом. Если из папулы выдавливаются крошковидные массы, с 99% вероятности это – контагиозный моллюск.
В еще более редких случаях прибегают к диагностике под микроскопом. Для этого крошковидные массы отправляют в лабораторию, где под микроскопом определяют картину, соответствующую данному заболеванию. В цитоплазме клеток при этом обнаруживают эозинофильные включения.
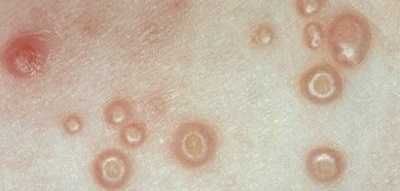
Физическое устранение
Физическое удаление очагов поражения может включать:
- криотерапию (замораживание очага поражения жидким азотом);
- кюретаж (прокалывание сердцевины и выскабливание пораженного материала);
- лазерную терапию.
Эти варианты быстры, однако требуют квалифицированного специалиста и местной анестезии. Неправильное удаление моллюсков может привести к боли после процедуры, раздражению и образованию рубцов.
Также после удаления повреждений необходимо соблюдение рекомендаций дерматолога: правильный уход, местные обезболивающие (спрей лидокаина), заживляющие и препятствующие образованию рубцов средства (контрактубекс, дерматикс).
Запомните! Попытаться удалить повреждения или жидкость внутри повреждений самостоятельно – 100% плохая идея. Удаляя повреждения или выдавливая папулы, вы можете непреднамеренно аутоинвазировать другие части тела. Кроме того это повышает риск сочетанной бактериальной инфекции.
Диагностика
Обычно диагноз выставляется по данным визуального осмотра кожных покровов. Типичные высыпания легко идентифицировать. Данных клинической картины вполне достаточно, и после окончания общего осмотра выставляется диагноз.
В некоторых клинических случаях, чтобы выявить контагиозный моллюск, нужна лабораторная диагностика. Для этого проводят патоморфологическое и гистологическое исследование. Удаление узелка происходит безболезненно, манипуляция проводится под местной анестезией Лидокаином или Новокаином. Из полученного элемента делают тонкие тканевые срезы, фиксируют их на предметном стекле и начинают микроскопическое исследование. Характерными признаками этой болезни является выявление соединительнотканных перемычек, которые делят новообразование на дольки. Под микроскопом становятся видны специфические моллюсковые тельца Липшютца. Тельца представляют собой крупные клетки с множеством включений. Такая гистологическая картина характерна только для контагиозного моллюска.
На ранних стадиях заболевания может возникнуть сложность в дифференциальной диагностике с папилломатозными высыпаниями. Для этого нужно сдать анализы на ВПЧ. Лабораторная диагностика самого контагиозного моллюска затруднительна, он обладает слабой иммуногенностью. В сложных ситуациях возможно проведение полимеразной цепной реакции патологического отделяемого из узла.
Профилактика Контагиозного моллюска:
Профилактика заключается в соблюдении правил личной гигиены жилищ. Для предупреждения распространения инфекции необходима изоляция больного ребенка из организованного коллектива, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах, таких как ежедневная смена нательного и еженедельная смена постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т.д.), ежедневный душ, особенно после посещения бассейна, сауны или полового контакта. Если в семье есть дети, которые посещают детское учреждение — садик или ясли — то их необходимо регулярно тщательно осматривать, а в случае подозрений на наличие контагиозного моллюска немедленно показать врачу. Разумеется, первая мера профилактики всех передающихся половым путем заболеваний (ЗППП) — разборчивость в выборе половых партнеров — в полной мере относится и к заболеванию контагиозным моллюском. К мерам профилактики контагиозного моллюска можно отнести также раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров. Отдельно нужно сказать и о том, что если в семье есть больной контагиозным моллюском, то во время, пока проводится его лечение, он должен находиться в некоторой изоляции: пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов с остальными членами семьи, не посещать бассейн или сауну. При выполнении всех этих несложных рекомендаций шансы на то, что остальные члены семьи не заразятся контагиозным моллюском, очень велики.































